无菌控制的三个难点
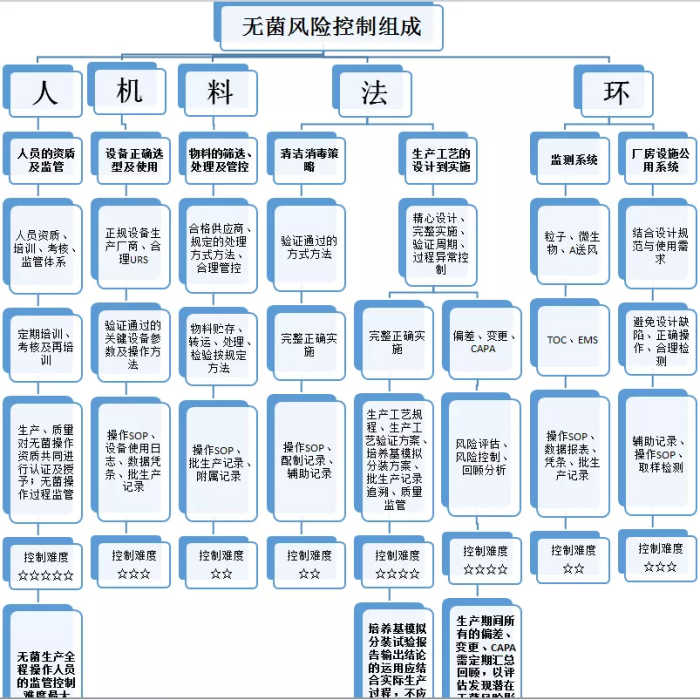
国内药品生产的基准无疑是药品生产质量管理规范(GMP),该规范的宗旨为防止污染,交叉污染,混淆及差错,污染控制贯穿药品整个生产过程。无菌药品作为药品中质量要求相对较高的一类,其重点就是“无菌”;
无菌不合格,不管是因为微生物、微粒、热原外源引入导致还是无菌工艺本身操作控制不当导致,在“无菌药品污染”这个大范围内,亦可理解为其中的一类污染。笔者结合自身无菌药品生产车间经验及对“无菌控制”的理解,浅谈无菌控制的三个难点。
————题记
本文仅代表笔者个人观点,如有错误,还请老师包涵、指正。

无菌生产工艺无菌控制难度>最终灭菌工艺无菌控制难度

难点一
无菌生产过程出现的偏差、变更、CAPA
难点二
培养基模拟试验输出结论的正确运用
难点三
无菌生产过程操作人员的监管控制
无菌操作人员可能存在的风险
①手套频繁接触设备表面、工作台面、墙面或维修设备结束后未更换新的无菌手套、手消,仍从事核心A层流下无菌工作;
②更衣不规范,无菌衣被污染穿入或身体部位未有效全部遮挡进入核心区域从事无菌操作;
③在核心高风险区域运动、动作幅度过大破坏洁净区气流流形,带起大量尘埃粒子;
④无菌操作不专注,导致出现不必要的偏差(在未密封瓶口上方直接操作)等。
①合格、良好的无菌操作相关内容培训、资质确认及绩效考核——清楚自身职责的重要性及合理对等的考核。
②企业需重视无菌操作人员的薪资待遇——对自身工作有积极性。
③负责任的班组长很重要,视情况给予其一定的授权——对无菌操作细节监督和指导。
④无菌操作人员梯队搭建——资质传递、健康竞争评比环境。
⑤制定人员无菌操作监控计划——包括但不限于:人员上岗前身体、心理状况确认;无菌操作细节抽查;手套、洁净服取样。
本文作者leixiaolong,来源于蒲公英论坛
邵丽竹
何发
热点文章
-
基于化工原理的中药提取车间优化设计与节能技术应用
2026-03-10
-
高活性固体制剂车间污染控制策略设计
2026-03-12
-
实施新版欧盟 GMP 附录 1 对制药洁净室设计的影响分析
2026-04-13
-
2.4 万亿市场背后:生物医药产业链全景图
2026-04-20
-
浅谈无菌药品生产过程中除菌过滤工艺的验证
2026-03-25
-
PDE 在药品共线风险评估中的应用探索
2026-03-13
-
微生物发酵技术在植物活性成分提取中的应用研究进展
2026-03-06
-
基于CFD仿真技术的灌装机充氮装置设计优化
本文以某制药产线的灌装机设备为研究对象,采用计算流体动力学(CFD)仿真技术对充氮装置的充氮性能进行分析,并结合分析结果对氮幕结构进行了优化设计。随后,针对优化方案进行性能仿真验证,结果显示优化后的顶空残氧量降低至0.252%。为了进一步验证优化方案的实际效果,将优化方案应用于实际产线进行性能测试,测得的顶空残氧量为0.68%,这一结果满足了小于1%的要求,表明其充氮保护性能已达到国际先进水平。
作者:王志刚、刘依宽、刘佳鑫
-
药品密封性检测 :用户需求与优化
-
可控冻融系统在生物原液上的应用
-
人用疫苗生产数字化转型
-
药包材生产质量管理的进阶策略
-
药厂洁净区域风量和压差的控制策略













评论
加载更多