肿瘤靶向药物:剂量越少,效果越好?
2024年3月,索菲亚·穆蒂尼奥(Sofia Moutinho)在Nature子刊Nature Medicine上发表题为“Dozens of precision cancer drugs tested at lower doses to reduce side effects and cut costs”的文章。作者表示“越来越多的证据表明,低剂量的癌症靶向疗法可以减少药物毒性并节省资金——但还需要更多的临床试验。”
马克·雷坦(Mark Ratain),芝加哥大学肿瘤学家兼药理学家,“最佳癌症护理联盟”(Optimal Cancer Care Alliance)的成员之一。OCCA是一个志愿组织,旨在促进剂量探索试验。
2023年10月5日美国食品药品监督管理局(FDA)的网络直播会议上,在FDA要求下由Amgen公司进行的一项补充试验的结果引起了马克的兴趣。研究结果表明,在进行治疗时降低癌症药物索托拉西布(Lumakras)的剂量,可以显著减少患者的不良反应,同时保持治疗效果不变。该研究比较了说明书剂量(960毫克)和四分之一剂量(240毫克)的效果,结果显示两者的疗效相似,但剂量越高,毒性越大,且价格更昂贵(图1)。而索托拉西布远非唯一一种说明书剂量比实际需要剂量更高的癌症药物。
图1:说明书剂量及四分之一说明书剂量治疗效果对比图
马克及其同事在2018年的分析中发现,有56种口服癌症药物可以通过替代处方将其成本降低至少33%,其中,有21种药物可以减少剂量而不会降低功效。他们估计,通过降低剂量或减少治疗频率,这些药物中一半以上的成本可以降低89%(图2)。根据美国的价格,他们计算出每位患者平均可节省9.4万美元,全球销售额每年减少160亿美元。
图2:空腹服用说明书剂量与随餐服用四分之一剂量药物无进展生存期对比图
马克研究团队一直在审视能以更低剂量进行测试和处方,或者采用更短的给药周期,甚至与食物一起服用以最大程度地发挥其功效的癌症药物。研究表明,许多被标记为需空腹服用的药物,如用于前列腺癌的阿比特龙(Zytiga)和用于乳腺癌的拉帕替尼(Tykerb),可以在进餐时以较低剂量服用,利用食物将它们的生物利用度增加多达四倍(图3)。自2019年以来,这种阿比特龙的替代处方已被大多数国家指南推荐使用。
马克认为:“肿瘤学中药物大都是以过量剂量批准的。”
监管机构也开始关注这个问题。
FDA 要求Amgen公司进行索托拉尼的补充试验即属于“精准剂量项目” (Project Optimus)的一部分,旨在改革肿瘤药物开发中的剂量选择范式。该机构一直与公司、学术界和患者合作,鼓励采用最优的剂量方案,不仅最大化药物效能,同时也最大化其安全性和耐受性。
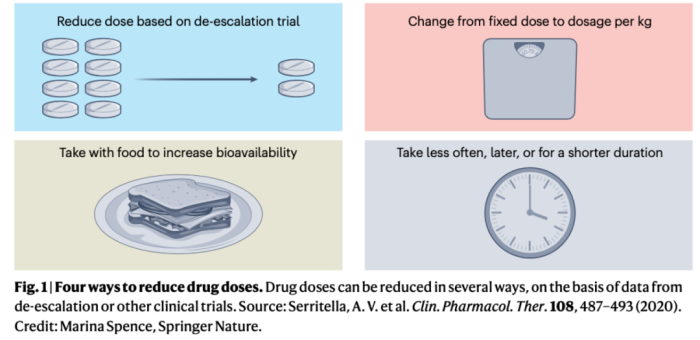 图3:四种减少剂量的方式
对于安大略省玛格丽特公主癌症中心(Princess Margaret Cancer Centre)和多伦多大学名誉教授、肿瘤学家伊恩·坦诺克(Ian Tannock)来说,这是一个好的迹象。像马克一样,伊恩也是最佳癌症护理联盟的成员。他认为监管机构和政府应该带头改变这一逻辑,并激励更好的试验设计,以确保药物剂量真正惠及患者。
肿瘤学中的药物开发为了尽快上市通常在注册实验中只致力于找到最大耐受剂量,
这种旧的逻辑来自化疗,这种治疗方法显示出剂量与反应之间的强烈和陡峭关系:更高的剂量有更好的结果。
但对于免疫疗法和精准医学等较新的治疗方法来说,情况并不一定如此。政府及监管机构必须建立健全相关政策法规。诸如FDA的“精准剂量项目” (Project Optimus)有助于改变新药进入市场方式,但已经以高剂量和高成本销售的药物后续能否使用低剂量方案还需要进一步研究。一些专家正在推动后期批准的剂量递减试验,以测试这些药物更低剂量和其他替代方案的疗效。
然而,进行评估较低剂量的研究具有挑战性。首先,这违背了制药公司的经济利益,它们是临床试验的最常见申办方。此外,在私人医疗保健体系的国家,如美国,减少处方可能也不符合医生和诊所的利益,因为他们能从处方剂量上拿到提成。
降低剂量的阻力也可能来自医生自身,“对我来说,要开具除了批准剂量以外的任何药物处方,并声称我符合标准护理水平,真的很难。”美国纪念斯隆·凯特林癌症中心(Memorial Sloan Kettering Cancer Center)的肿瘤学家艾伦·米切尔(Aaron Mitchell)说道, “这是一个监管问题,而不是一个医学问题。”他补充说,由于担心面临法律责任,例如被患者起诉,大多数美国医生会避免采用批准剂量以外的任何药物处方。
另一位巴西肿瘤学家、国际药物经济学与结果研究学会成员斯蒂芬·斯蒂芬尼(Stephen Stefani)把希望寄托在同时经营自己医院和诊所的保险公司身上。他认为这类企业是剂量递减试验的理想赞助商。在医院环境中更低的药物剂量不仅可以节省这些企业的资金,同时还能改善患者的治疗效果。斯蒂芬正计划进行一项免疫疗法药物研究,该研究由拥有1500万客户、10万多名关联医生和157家自有医院的全球最大私人健康保险公司Unimed赞助。
在印度,肿瘤学家库马尔·普拉巴什(Kumar Prabhash)和他的同事们已经率先做出了第一步。2021年,他的团队在《临床肿瘤学杂志》上发表了一项研究,表明一种超低剂量的PD-1抑制剂尼伐珠单抗(Opdivo)有助于晚期头颈癌患者延长生存时间。研究人员使用了正常剂量的6% 结合了印度该疾病的标准治疗方法。使用该组合治疗方案的患者一年后的存活率超过了之前的两倍(图4)。
图3:四种减少剂量的方式
对于安大略省玛格丽特公主癌症中心(Princess Margaret Cancer Centre)和多伦多大学名誉教授、肿瘤学家伊恩·坦诺克(Ian Tannock)来说,这是一个好的迹象。像马克一样,伊恩也是最佳癌症护理联盟的成员。他认为监管机构和政府应该带头改变这一逻辑,并激励更好的试验设计,以确保药物剂量真正惠及患者。
肿瘤学中的药物开发为了尽快上市通常在注册实验中只致力于找到最大耐受剂量,
这种旧的逻辑来自化疗,这种治疗方法显示出剂量与反应之间的强烈和陡峭关系:更高的剂量有更好的结果。
但对于免疫疗法和精准医学等较新的治疗方法来说,情况并不一定如此。政府及监管机构必须建立健全相关政策法规。诸如FDA的“精准剂量项目” (Project Optimus)有助于改变新药进入市场方式,但已经以高剂量和高成本销售的药物后续能否使用低剂量方案还需要进一步研究。一些专家正在推动后期批准的剂量递减试验,以测试这些药物更低剂量和其他替代方案的疗效。
然而,进行评估较低剂量的研究具有挑战性。首先,这违背了制药公司的经济利益,它们是临床试验的最常见申办方。此外,在私人医疗保健体系的国家,如美国,减少处方可能也不符合医生和诊所的利益,因为他们能从处方剂量上拿到提成。
降低剂量的阻力也可能来自医生自身,“对我来说,要开具除了批准剂量以外的任何药物处方,并声称我符合标准护理水平,真的很难。”美国纪念斯隆·凯特林癌症中心(Memorial Sloan Kettering Cancer Center)的肿瘤学家艾伦·米切尔(Aaron Mitchell)说道, “这是一个监管问题,而不是一个医学问题。”他补充说,由于担心面临法律责任,例如被患者起诉,大多数美国医生会避免采用批准剂量以外的任何药物处方。
另一位巴西肿瘤学家、国际药物经济学与结果研究学会成员斯蒂芬·斯蒂芬尼(Stephen Stefani)把希望寄托在同时经营自己医院和诊所的保险公司身上。他认为这类企业是剂量递减试验的理想赞助商。在医院环境中更低的药物剂量不仅可以节省这些企业的资金,同时还能改善患者的治疗效果。斯蒂芬正计划进行一项免疫疗法药物研究,该研究由拥有1500万客户、10万多名关联医生和157家自有医院的全球最大私人健康保险公司Unimed赞助。
在印度,肿瘤学家库马尔·普拉巴什(Kumar Prabhash)和他的同事们已经率先做出了第一步。2021年,他的团队在《临床肿瘤学杂志》上发表了一项研究,表明一种超低剂量的PD-1抑制剂尼伐珠单抗(Opdivo)有助于晚期头颈癌患者延长生存时间。研究人员使用了正常剂量的6% 结合了印度该疾病的标准治疗方法。使用该组合治疗方案的患者一年后的存活率超过了之前的两倍(图4)。
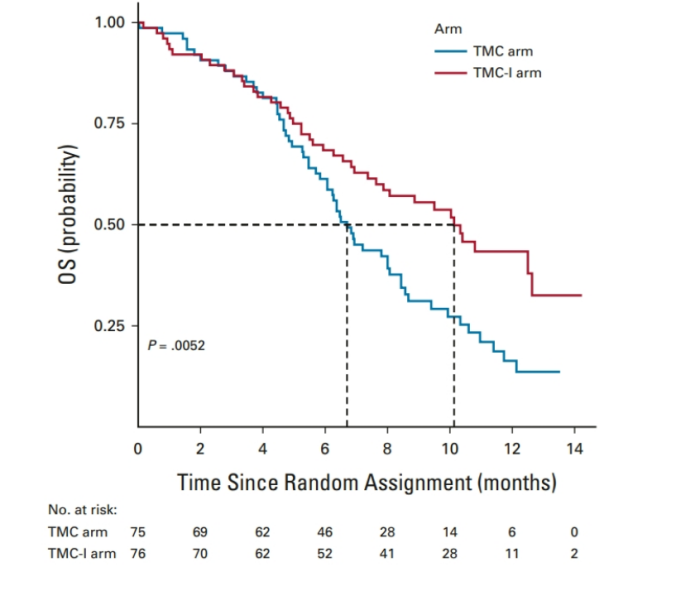 图4 使用低剂量尼伐珠单抗与常规疗法总生存期对照图(TMC arm:常规化疗疗法试验组 TMC-I arm:注射低剂量靶向药试验组)
研究结果为印度等中低收入国家的患者提供了可行的治疗方案,他们大多数人无法负担免疫疗法的昂贵费用。库尔马和其他肿瘤学家已经在印度推行这种替代治疗方法,在库尔马负责的孟买塔塔纪念医院的肿瘤内科,约有30%符合条件的患者现在正在使用低剂量方案。而在此之前,只有3%的患者能够负担得起这种药物。
在低收入和中等收入国家,尤其需要进行剂量递减试验,因为大多数患者和医疗系统无法承担新疗法的价格。在巴西,像免疫疗法这样的新型癌症治疗方法不包括在公共卫生系统中,并且只有20%的人口能够负担得起私人保险。巴西圣保罗AC Camargo癌症中心的肿瘤学家瑞秋·雷切尔曼(Rachel Riechelmann)说:“我们每天都在扩大那些有钱购买这些药物的人和那些负担不起的人之间的差距。” 瑞秋是少数几位试图在拉丁美洲进行剂量递减和替代剂量试验的肿瘤学家之一。
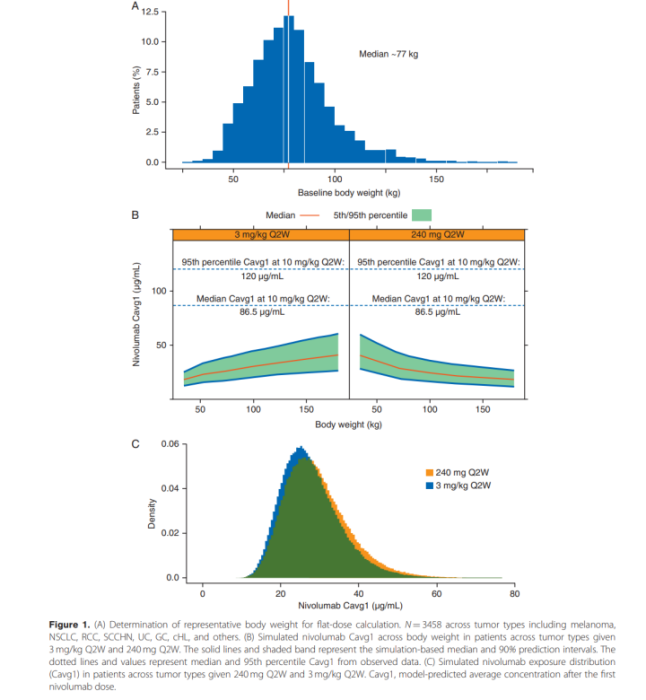
以尼伯拉肝素和帕博利珠单抗为例,这两种PD-1抑制剂广泛用于治疗多种癌症类型,如黑色素瘤和肺癌。这些药物的初步研究测试了基于体重的剂量方案。帕博利珠单抗最初获批的剂量是每3周2毫克/千克,后更改为每3周200毫克固定剂量和每6周400毫克。尼伯拉肝素最初获批的剂量是每2周3毫克/千克,后更改为每4周240毫克固定剂量,最近又更改为每3周360毫克固定剂量,用于非小细胞肺癌的治疗。这些固定剂量是通过使用不同的体重参考值计算出来的。而实际治疗中,患者的体重常常低于固定剂量测试时使用的参考体重,通过固定剂量使用尼伯拉肝素或帕博利珠单抗,患者平均接受的剂量比基于体重的剂量高出10%或22%(图5)。
2021年,荷兰鹿特丹MC癌症研究所的肿瘤学团队在《柳叶刀肿瘤学》杂志上发表了一篇个人观点文章,介绍了这些数据和其他支持采用替代剂量策略以及降低帕博利珠单抗和尼伯拉肝素剂量的证据。
荷兰其他研究团队也开始了一项开创性运动,通过直接在临床中测试患者的反应来找到新癌症治疗的最佳剂量、间隔和持续时间。他们一步步降低剂量,延长剂量间隔,缩短治疗持续时间,针对几种类型的治疗进行了密切的监测,以找到最佳治疗方案,包括治疗效果、毒性和患者血液中药物水平。
当然,随机临床试验仍然是金标准,真实治疗数据和随机临床试验有助于加快研究进程,荷兰临床审核研究所的鲁洛夫·范·鲁文(Roelof van Leeuwen)及其同事目前正在整合肺癌患者相关数据,他们希望能够将数据整理分析尽快发表。
尽管面临一些挑战,如制药公司和医疗体系的经济利益以及医生和患者的习惯和偏见,但癌症治疗的最佳剂量仍然是值得研究的方向,我们期待未来能够取得更多突破,为癌症患者带来更好的治疗。毕竟,对于患者而言,降低费用是其次,减少靶向药物剂量从而降低副作用的影响,提升生活质量是更为重要的。
图4 使用低剂量尼伐珠单抗与常规疗法总生存期对照图(TMC arm:常规化疗疗法试验组 TMC-I arm:注射低剂量靶向药试验组)
研究结果为印度等中低收入国家的患者提供了可行的治疗方案,他们大多数人无法负担免疫疗法的昂贵费用。库尔马和其他肿瘤学家已经在印度推行这种替代治疗方法,在库尔马负责的孟买塔塔纪念医院的肿瘤内科,约有30%符合条件的患者现在正在使用低剂量方案。而在此之前,只有3%的患者能够负担得起这种药物。
在低收入和中等收入国家,尤其需要进行剂量递减试验,因为大多数患者和医疗系统无法承担新疗法的价格。在巴西,像免疫疗法这样的新型癌症治疗方法不包括在公共卫生系统中,并且只有20%的人口能够负担得起私人保险。巴西圣保罗AC Camargo癌症中心的肿瘤学家瑞秋·雷切尔曼(Rachel Riechelmann)说:“我们每天都在扩大那些有钱购买这些药物的人和那些负担不起的人之间的差距。” 瑞秋是少数几位试图在拉丁美洲进行剂量递减和替代剂量试验的肿瘤学家之一。
以尼伯拉肝素和帕博利珠单抗为例,这两种PD-1抑制剂广泛用于治疗多种癌症类型,如黑色素瘤和肺癌。这些药物的初步研究测试了基于体重的剂量方案。帕博利珠单抗最初获批的剂量是每3周2毫克/千克,后更改为每3周200毫克固定剂量和每6周400毫克。尼伯拉肝素最初获批的剂量是每2周3毫克/千克,后更改为每4周240毫克固定剂量,最近又更改为每3周360毫克固定剂量,用于非小细胞肺癌的治疗。这些固定剂量是通过使用不同的体重参考值计算出来的。而实际治疗中,患者的体重常常低于固定剂量测试时使用的参考体重,通过固定剂量使用尼伯拉肝素或帕博利珠单抗,患者平均接受的剂量比基于体重的剂量高出10%或22%(图5)。
2021年,荷兰鹿特丹MC癌症研究所的肿瘤学团队在《柳叶刀肿瘤学》杂志上发表了一篇个人观点文章,介绍了这些数据和其他支持采用替代剂量策略以及降低帕博利珠单抗和尼伯拉肝素剂量的证据。
荷兰其他研究团队也开始了一项开创性运动,通过直接在临床中测试患者的反应来找到新癌症治疗的最佳剂量、间隔和持续时间。他们一步步降低剂量,延长剂量间隔,缩短治疗持续时间,针对几种类型的治疗进行了密切的监测,以找到最佳治疗方案,包括治疗效果、毒性和患者血液中药物水平。
当然,随机临床试验仍然是金标准,真实治疗数据和随机临床试验有助于加快研究进程,荷兰临床审核研究所的鲁洛夫·范·鲁文(Roelof van Leeuwen)及其同事目前正在整合肺癌患者相关数据,他们希望能够将数据整理分析尽快发表。
尽管面临一些挑战,如制药公司和医疗体系的经济利益以及医生和患者的习惯和偏见,但癌症治疗的最佳剂量仍然是值得研究的方向,我们期待未来能够取得更多突破,为癌症患者带来更好的治疗。毕竟,对于患者而言,降低费用是其次,减少靶向药物剂量从而降低副作用的影响,提升生活质量是更为重要的。
1. Szmulewitz,R.Z.etal.J.Clin.Oncol.36,1389–1395 (2018).
2. Iquiva.https://go.nature.com/3uNj5xY(26May2022).
3. Patil, V. M. et al. J. Oncol. 41, 222–232 (2023).
4. Sonke,G.S.etal.J.Clin.Oncol.41,LBA1000(2023).
5. Earl,H.M.etal.Ann.Oncol.32,S1283(2021).
6. Bayle,A.,Besse,B.,Annereau,M.&Bonastre,J.Eur.J.Cancer 113, 28–31 (2019).
7. Malmberg,R.etal.LancetOncol.23,e552–e561(2022).
撰稿人 | LLL BiG专栏
责任编辑 | 邵丽竹
审核人 | 何发

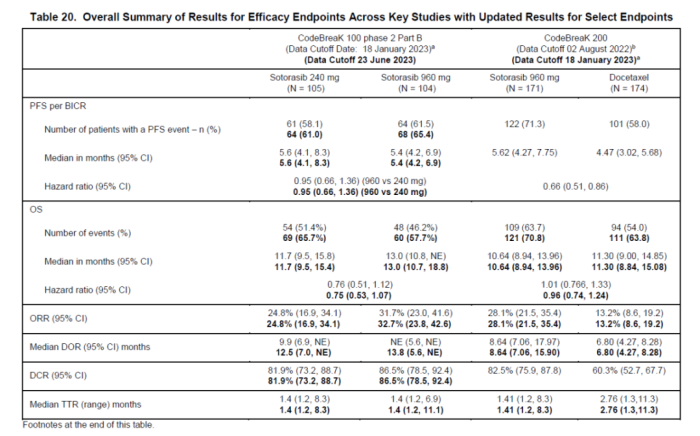
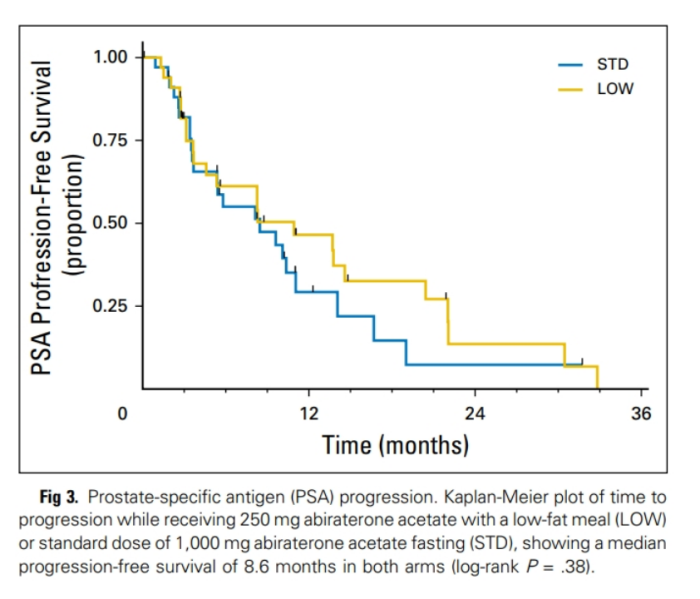
 图3:四种减少剂量的方式
图3:四种减少剂量的方式
 图4 使用低剂量尼伐珠单抗与常规疗法总生存期对照图(TMC arm:常规化疗疗法试验组 TMC-I arm:注射低剂量靶向药试验组)
图4 使用低剂量尼伐珠单抗与常规疗法总生存期对照图(TMC arm:常规化疗疗法试验组 TMC-I arm:注射低剂量靶向药试验组)













评论
加载更多