95%的人类悄无声息被感染:这种可能导致绝症的病毒,至今没有疫苗
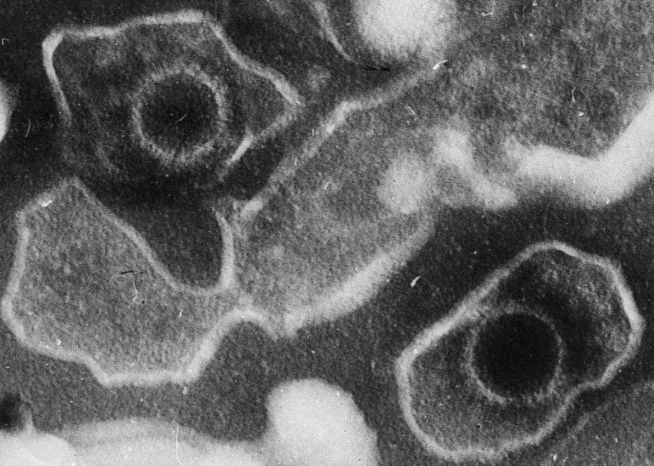
EB 病毒(左上和右下)电镜照片。图片来源:Liza Gross - (2005) Virus Proteins Prevent Cell Suicide Long Enough to Establish Latent Infection. PLoS Biol 3(12): e430 DOI: 10.1371/journal.pbio.0030430,CC BY 2.5,https://commons.wikimedia.org/w/index.php?curid=861856
从统计学角度来说,EB 病毒(Epstein-Barr virus,又称人类疱疹病毒 4 型)此时此刻正潜伏在你体内——全球 95% 的人体内都有。这种病毒通过唾液传播,所以也许你第一次感染病毒的时候还是小婴儿,病毒来自你的母亲,而她体内的病毒则感染自她的母亲。或者你也可能在托儿所感染了病毒,又或者来自和你同喝一瓶可乐的朋友,还有可能来自新年派对上你热吻的漂亮姑娘。
如果是最后一种情况让年轻的你感染了病毒,那么 EB 病毒可能引发传染性单核细胞增多症(mononucleosis),又称“接吻病”,大量抵抗病原体的免疫应答会引发长达数周的喉咙酸疼、发烧,以及身体疲劳虚弱。你感染 EB 病毒时的年龄越大,症状就越严重,我们目前还不知道其中原因,但这一情况在病毒界并不罕见。如果你和大部分人一样,感染时还是婴儿或者幼童,那么最初的症状相当轻微,即使算不上无症状感染也难以察觉。所以,这一病毒低调行事,几乎感染了整个地球。有时候大家会开玩笑地称呼它为“人人病毒”。一旦进入人体,EB 病毒就会藏匿于细胞中陪你走完这一生。
大部分时候,这种病毒是温和无害的。然而凡事总有例外。自 1964 年被发现以来,EB 病毒不仅被证明会引发传染性单核细胞增多症,还与头颈癌、血液癌症和胃癌存在明确关联。更有争议的是,EB 病毒与一些自身免疫性疾病也相关。2022 年发表的两项独立研究都明确表示,EB 病毒是至今无药可以根治的绝症——多发性硬化(multiple sclerosis)的致病因子。
一些人感染后几乎不被发觉,还有一些人感染后会患上性命攸关的慢性疾病。EB 病毒为何会引发人类宿主差异如此显著的命运?
伴随一生的病毒
早在 EB 病毒被发现那天起,它就搅浑了我们对病毒的固有观念。第一个怀疑 EB 病毒存在的人是在乌干达工作的英国外科医生丹尼斯·伯基特(Denis Burkitt),他有过一个“离经叛道”的想法,认为自己常在当地幼童身上看到的异常颌骨肿瘤是由未知病原体引发的。这类肿瘤生长快速,24 至 48 小时内体积就能增加一倍,其中充满白细胞或者癌变的淋巴细胞。这种疾病后来被称为伯基特淋巴瘤(Burkitt’s lymphoma)。伯基特之所以怀疑有病原体,是因为颌骨肿瘤总是从一个区域扩散到邻近区域,并遵循季节性传播模式。换句话来说,这种淋巴瘤看上去像传染病。
1963 年,来自患有伯基特淋巴瘤女孩的细胞活检被一路送到英国病毒学家安东尼·爱泼斯坦(Anthony Epstein)在伦敦的实验室。他的学生伊冯娜·巴尔(Yvonne Barr)协助准备样品。在电子显微镜下,他们看到了一种形状独特的疱疹病毒——该病毒家族还包括生殖器疱疹、唇疱疹和水痘背后的病毒——而且充满了肿瘤细胞。结案了?还没有。当时,病毒可能致癌的观点“相当小众”。上世纪 70 年代在爱泼斯坦实验室工作的癌症研究者阿兰·瑞金森(Alan Rickinson)如此评价道,“当时引来了大片质疑声。”此外,病毒的普遍性让情况相当混乱。批评者指出,患有伯基特淋巴瘤的儿童体内存在 EB 病毒抗体,但非洲的其他健康儿童也有抗体,这是毋庸置疑的。美国儿童、遥远的冰岛的农民、以及巴西热带雨林偏远部落的人也是如此。科学家检查的病毒遍布世界各地,而伯基特淋巴瘤大部分仅发生在于赤道非洲。有没有可能 EB 病毒只是无辜的“旁观者”呢?为什么病毒没有在世界其他地方引发疾病呢?
这种几乎人人都携带的病毒确实致病,只是科学家不知道去哪里检查,直到幸运女神给了他们指引。1967 年,一位在美国费城实验室研究 EB 病毒和癌症的技术员生病了,表现出了传染性单核细胞增多症的症状。在此之前她是极少数 EB 病毒抗体测试呈阴性的人之一,于是她定期向实验室献血,提供已知的阴性样本。当她病愈返回岗位之后,她的抗体测试变成了阳性,极高的阳性。这暗示了我们如今已知的事实:EB 病毒是传染性单核细胞增多症最常见的致病因。
最终,科学家发现了病毒与其他癌症之间更多的联系:鼻咽癌、胃癌、霍奇金淋巴瘤以及其他形式的淋巴瘤都与 EB 病毒有关。总而言之,它需要对全球 1.5% 的癌症病例负责。EB 病毒感染最先引发的两种癌症在咽喉和胃部细胞中出现,其他的则会影响白细胞或者淋巴细胞,后者是 EB 病毒特异性感染的对象,尤其是 B 细胞。
要知道,我们身体中的每一个 B 细胞都是为识别不同的假想敌而生。如果某一特定 B 细胞从未发现与自己匹配的“敌人”,它就会死亡,我们的身体会将其作为无用的免疫细胞而无情剔除。如果B细胞确实找到了匹配的“敌人”,那么它就会分裂转变成记忆性B细胞,伴随人类一生,始终守卫人体,抵御感染。
EB 病毒的天才之处在于利用了这一常规过程。它操纵受感染的 B 细胞,让它们认为自己已被激活,所以接下来就会转变成长久存在的记忆性 B 细胞,而病毒则隐藏其中长达数十年。这是疱疹病毒家族共同拥有的一种特殊能力,比如水痘病毒会隐藏在神经细胞中,在时机合适时令携带者患上带状疱疹。EB 病毒偶尔会从藏匿之地现身进行自我复制,复制数量刚刚好够它继续生存——既不会少到在找到另一名宿主前就被免疫系统消灭,也不会多到伤害当前宿主。病毒与免疫系统处于稳定的平衡状态,相互制约。“病毒与宿主建立了长期关系,相当优雅。”美国佛罗里达大学(University of Florida)的 EB 病毒学家、传染病医生苏秘塔·卜哈杜里-麦金托什(Sumita Bhaduri-McIntosh)说道。
一旦这种平衡被打破,一个可能的结果就是癌症。作为操纵被感染的细胞的一部分,EB 病毒似乎抑制了细胞的正常死亡过程。如果拒绝死亡的细胞拥有其他异常特征,那人就会罹患像伯基特淋巴瘤这样的癌症。“在大部分情况下,当病毒现身在这一癌症中,后续就会出现在其他癌症中,它是链条中的一个环节。”瑞金森说,“显然它也不是唯一的生长驱动因子。”这也解释了为什么 EB 病毒不会让它感染的每一个人都得癌症,只有那些很不幸同时还获得了其他突变等错误设定的人才会。以伯基特淋巴瘤为例,癌细胞还出现过奇怪的染色体重排,科学家了解到这与疟疾感染相关。这就解释了伯基特观察到的独特地理模式:EB 病毒无处不在,但伯基特淋巴瘤常见于疟疾流行的地区。
如今,人们知道 EB 病毒是第一个不仅与直接发病相关,还与初次感染数年后可能出现的癌症相关的人类病毒。它挑战了病毒短期内触发免疫、导致疾病这一传统范式。毕竟它始终逗留在我们体内,与我们的免疫系统持续相互作用,伴随我们一生。
绝症?
多年来,越来越多的 EB 病毒异常能力的迹象开始显现。病毒或者其抗体似乎偏倚性地出现在自身免疫性疾病患者身上,例如类风湿性关节炎、系统性红斑狼疮,以及多发性硬化,另外还有慢性疲劳综合征患者。这些慢性病的生物学机制比癌症更难以捉摸,因此研究难度尤其大。EB 病毒和这些疾病之间的关系仍然只是暗示性的,目前尚无法明确。这些患者可能所有人都携带 EB 病毒,但是所有健康的人也有。“对照组中有全球 95% 的人口,这可不是流行病学研究的好开头。”英国伦敦帝国理工学院(Imperial College London)的 EB 病毒研究员保罗·法瑞尔(Paul Farrell)讲道。
美国哈佛大学(Harvard University)的流行病学家阿尔贝托·阿舍里奥(Alberto Ascherio)的最新研究解决了这一难题,他们检查了美国国防部 20 多年来采集的大量人类血清样本(原本用来检测 HIV)。利用这 1000 万名成人的血样,研究人员成功发现了一群最初 EB 病毒阴性,但在 20 年的时间内被感染的人类,他们患多发性硬化的可能性增加了 32 倍。第二项研究来自美国斯坦福大学(Stanford University),为这一相关性补充了一个可能的因果关系:一些多发性硬化患者拥有一种抗体,既可以与 EB 病毒蛋白结合,也可以识别多发性硬化症中被免疫系统错误攻击的一类大脑蛋白。长久以来,科学家一直怀疑存在这样的交叉作用,直到今天才得以证实。“这就像一座巨大的信息火山。”对于最近的研究瑞金森如此评价道。然而,与 EB 病毒相关的癌症一样,只有一小部分病毒感染者最终会发展成多发性硬化,所以一定还有某个或某些其他触发因子在发挥作用。我们才刚刚开始了解这一过程。
与新冠后遗症有关?
新冠肺炎也重新唤起了人们对 EB 病毒感染长期后果的兴趣。一项最新的新冠长期后遗症研究发现,EB 病毒感染是四大主要风险因子之一,一些新冠长期后遗症可能由 EB 病毒的重新激活导致,因为此时身体正因与新冠病毒斗争而虚弱不堪。
我们如何判断这一无处不在的病毒的危险性呢?它很少引发严重的疾病,一旦发作却会致人死地。目前,我们没有办法预防 EB 病毒感染,无法避免所有人类分享唾液的接触方式:母亲会亲吻自己的孩子,一个蹒跚学步的孩子可能把任何东西往嘴里塞。几十年来,科学家一直致力于疫苗研发,爱泼斯坦本人就尝试过。许多长期致力于此的研究人员希望病毒与多发性硬化的关系重燃 EB 病毒疫苗研发的热情。十多年前,一家医药企业曾放弃过一款候选疫苗,该疫苗可成功预防传染性单核细胞增多症,但无法同时预防 EB 病毒感染。“从医药经济学的角度来看,这一结果很不理想。”美国明尼苏达大学(University of Minnesota)的病理学家汉克·巴尔福(Hank Balfour)说,因为只能预防传染性单核细胞增多症的疫苗并没有明确的市场需求。不过,预防多发性硬化可能为此增添额外的动力。
目前,两款分别来自美国国立卫生研究院(NIH)和莫德纳公司(Moderna)的最新候选疫苗已经/即将进入临床试验。一个关键问题是:它们是否比旧疫苗更有效。“即使无法预防感染,我们仍然能够减少 EB 病毒相关疾病,”致力于研发其中一款疫苗的 NIH 病毒学家杰弗里·科恩(Jeffrey Cohen)如此表示。然而,如何阻止多年后出现的疾病,例如癌症或者多发性硬化,在传统的疫苗试验中难度极大。EB 病毒感染的发病率如此低,症状又需要很长时间才会发作,而疫苗受试者不过几百或数千人,为期也不过几年,很难提供明确证据。科恩说,最有可能的情况是,如果疫苗对传染性单核细胞增多症有效,它们就能获批用来保护尚未感染 EB 病毒的人。一旦上市,成千上万的人就能接种疫苗,然后持续跟踪数年,我们就能清晰看到它是否对癌症或者多发性硬化症有效。
曾和 EB 病毒的发现者爱泼斯坦共事的瑞金森说,所有的最新进展都表明 EB 病毒研究迎来了“黄金时机”。已经从英国伯明翰大学(University of Birmingham)退休的他表示,自己现在无法继续追寻下去了。现在,轮到下一代科学家们去解开EB病毒剩下的谜团。人类与之共存的更好方法,或许就在不远的未来。
邵丽竹
何发
热点文章
-
基于化工原理的中药提取车间优化设计与节能技术应用
2026-03-10
-
高活性固体制剂车间污染控制策略设计
2026-03-12
-
实施新版欧盟 GMP 附录 1 对制药洁净室设计的影响分析
2026-04-13
-
2.4 万亿市场背后:生物医药产业链全景图
2026-04-20
-
浅谈无菌药品生产过程中除菌过滤工艺的验证
2026-03-25
-
PDE 在药品共线风险评估中的应用探索
2026-03-13
-
微生物发酵技术在植物活性成分提取中的应用研究进展
2026-03-06
-
基于CFD仿真技术的灌装机充氮装置设计优化
本文以某制药产线的灌装机设备为研究对象,采用计算流体动力学(CFD)仿真技术对充氮装置的充氮性能进行分析,并结合分析结果对氮幕结构进行了优化设计。随后,针对优化方案进行性能仿真验证,结果显示优化后的顶空残氧量降低至0.252%。为了进一步验证优化方案的实际效果,将优化方案应用于实际产线进行性能测试,测得的顶空残氧量为0.68%,这一结果满足了小于1%的要求,表明其充氮保护性能已达到国际先进水平。
作者:王志刚、刘依宽、刘佳鑫
-
药品密封性检测 :用户需求与优化
-
可控冻融系统在生物原液上的应用
-
人用疫苗生产数字化转型
-
药包材生产质量管理的进阶策略
-
药厂洁净区域风量和压差的控制策略













评论
加载更多