PDC: 提高递送效率与安全性,ADC下一代
PDC和ADC具有相似的概念,但具有不同的结构和性质。ADC第一,二代药物发展持续了近十年左右,到了三代四代时全面爆发。有了ADC经验的积累,PDC不 用 重 头 开 始 。因此国内医药企业布局PDC药物可以另辟蹊径,提高ADC的递送效率和并改善其副作用,再加上组合式创新,这一领域的繁荣在几年内或许可以预见,我们期待在PDC领域出现DS-8201的重磅产品,造福更多患者。
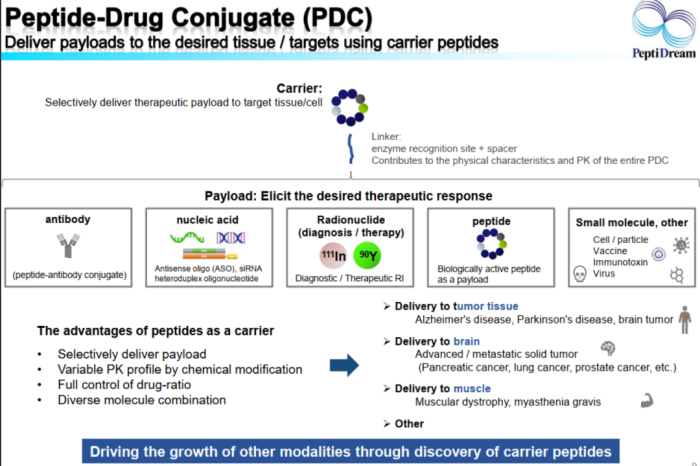
多肽偶联的物质包括蛋白、抗体、核酸(DNA或siRNA)、多肽、小分子和核素等,可谓具有无限想象空间。目前国内PDC布局者包括同宜医药、智肽生物、泰尔康、主流生物、汉鼎医药、博瑞生物等。
ADC开发中的挑战
ADC关键成分包括选定的靶蛋白、抗体、payload和linker。大多数ADC都有类似的作用模式:当与膜靶结合时,ADC被内化并运输到溶酶体,在溶酶体中共价键被裂解以释放payload。释放的payload随后与其细胞内靶相互作用以发挥细胞毒性。同时,它可能扩散并杀死邻近细胞,从而诱导所谓的“旁观者效应”。
ADC最初被设想为增加其在肿瘤部位的特异性保留和细胞毒性活性,同时不伤害健康组织。理想的ADC应在循环中保持稳定,并准确靶向癌细胞。每一个因素都会影响ADC的最终疗效和安全性,考虑不充分将会给临床带来诸多的不确定性。尽管DS-8201激起各国研究者对ADC的热情,但扩大其治疗指数仍然存在挑战。
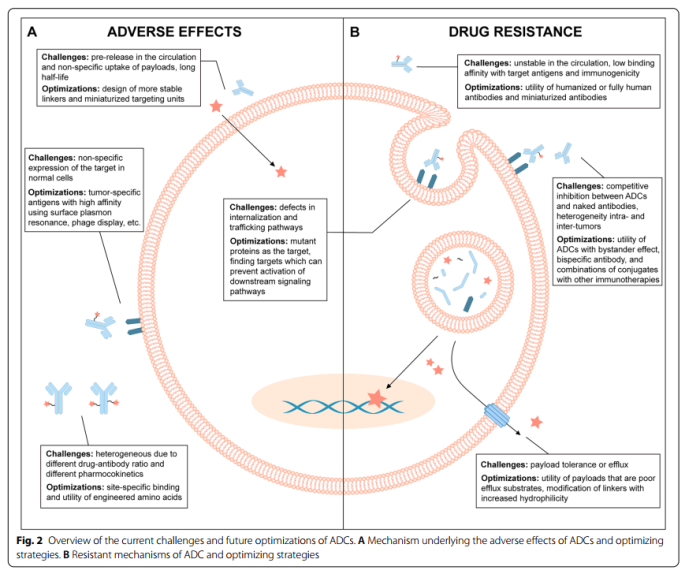
ADC的成功开发依赖于抗体结合的适当靶抗原。理想情况下,为了降低靶外毒性,靶抗原应在肿瘤中高度表达,在正常组织中表达较低甚至不表达,或至少限于给定的组织类型。不幸的是,到目前为止我们针对的靶点均是肿瘤相关抗原(TAA)而不是完全特异性抗原(肿瘤特异性抗原,TSA)。除非表达抗原的正常细胞对药物作用不敏感,否则ADC被正常细胞摄取将产生毒性并降低可用的ADC剂量。
选择合适的linker同样是开发ADC的挑战。Linker通常被设计为在血流中稳定,随后在靶细胞内或靶细胞附近释放payload。linker的作用是有效递送payload的基础,但也是决定ADC产品毒性的重要因素。药物在循环中过早释放可导致全身毒性和较低的治疗指数。
中性粒细胞减少症是许多通过蛋白酶可裂解缬氨酸-瓜氨酸接头(VC)与MMAE结合的ADC的一种常见毒性,如Brentuximab vedotin、ASG-5ME、Glembatumab vedoting、Industumab vedotin、Polatuzumab vedoctin和PSMA靶向ADC。结果表明,基于VC-MMAE的ADC诱导的中性粒细胞减少症是由于释放的payload对骨髓中分化的嗜中性粒细胞的直接细胞毒性作用。周围神经病变是与微管抑制剂payload相关的另一种重要的靶点非依赖性临床毒性,导致治疗中断和/或剂量减少。微管抑制剂破坏了关键必需蛋白从神经元细胞体主动转运到远端突触的间期微管功能,并最终导致周围神经病变。
药物释放机制是接头选择的重要考虑因素。可裂解和不可裂解连接体均已用于已批准的第二代ADC和第三代ADC,目前正在临床试验中研究。总的来说,理想的linker应在在血液及输送过程稳定并在到达目标细胞时的有效裂解。
在被靶抗原阳性细胞吸收后,ADC释放的payload也可能对邻近的靶抗原阴性细胞产生细胞毒性,称为旁观者效应。高疏水性payload可以被动扩散至细胞外,也可以由于膜完整性丧失而释放,即被动扩散、转运蛋白介导的摄取或其他非特异性内吞机制导致相关毒性。
ADC中的旁观者效应通常与肿瘤杀伤(疗效)的增加有关,尤其是对于具有异源抗原表达的肿瘤。例如,可裂解ADC DS-8201a(Enhertu)释放DXd,从而杀死靶向癌细胞周围的肿瘤细胞,但不会杀死更远处的细胞(Dxd半衰期短)。这有利于治疗HER2异质性肿瘤。
可裂解连接体的旁观者效应取决于释放的payload的膜可穿透性和电荷性质。此外,实现旁观者效应可能导致靶外毒性。具有旁观者效应的高疏水性payload渗透到正常组织中,与不可切割、不可渗透的payload相比,导致毒性增加。
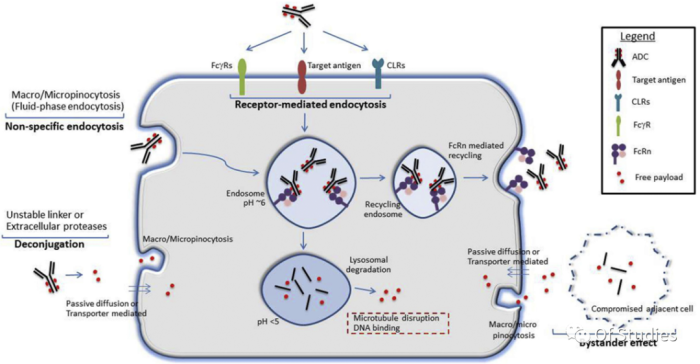
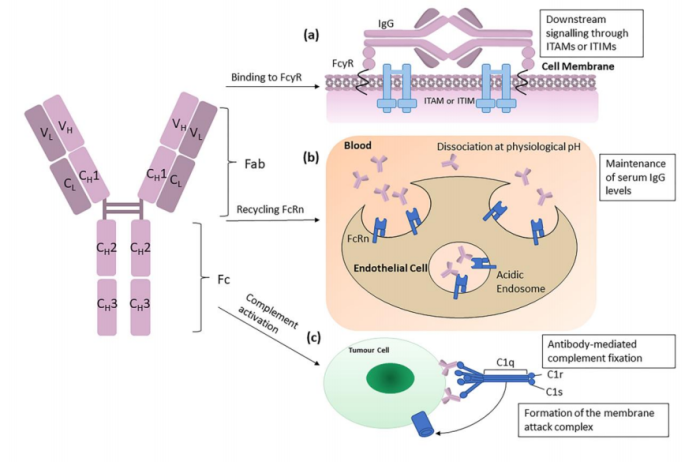
ADC的靶向非依赖性摄取和毒性也由不同的受体介导,这些受体识别ADC中IgG骨架中的Fc区域。IgG恒定结构域在结构中高度保守,通过Fc受体与免疫系统的其他成分相互作用以启动免疫效应。尽管实现ADC功效通常不需要Fc,但Fc受体与ADC的抗体(IgG)成分的识别和结合可以介导靶向非正常细胞的非依赖性内化。其他Fc结合受体,包括Fcγ受体(FcγRs)、新生儿Fc受体(FcRn)和C型凝集素受体(CLRs)可能潜在介导IgG/ADC内化/运输和对正常细胞的毒性。
一种耐药机制涉及下调细胞表面抗原,从而阻碍ADC发挥其细胞毒性作用。
另一种常见的耐药机制是通过ATP-binding cassette transporters排出payload。作为这些泵的潜在底物,ADC中使用的细胞毒性弹头可能会被排出靶细胞,从而降低药物疗效。
与payload作用靶点突变、内化、运输和再循环缺陷、导致药物释放受损的溶酶体降解以及细胞死亡途径的改变都可能是ADC耐药性的潜在机制。
总之,对ADC的耐药性是限制这些药物临床成功的关键因素之一。
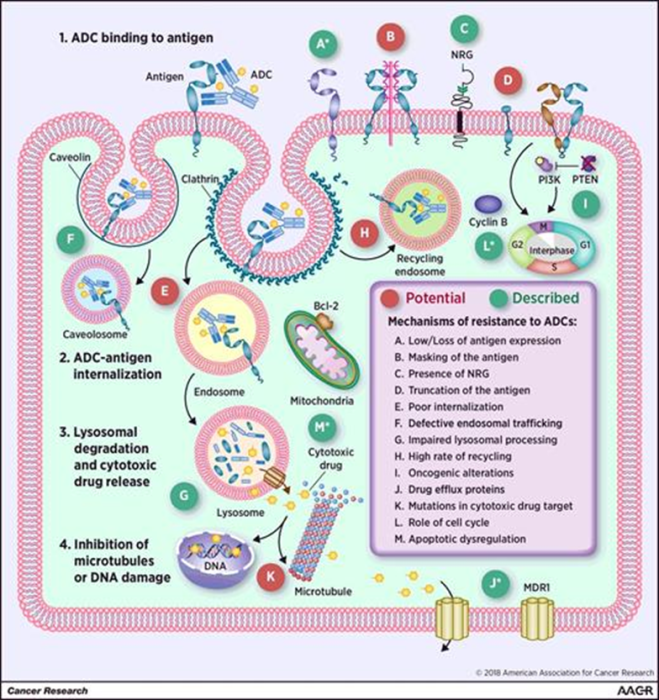
PDC的进展和优势
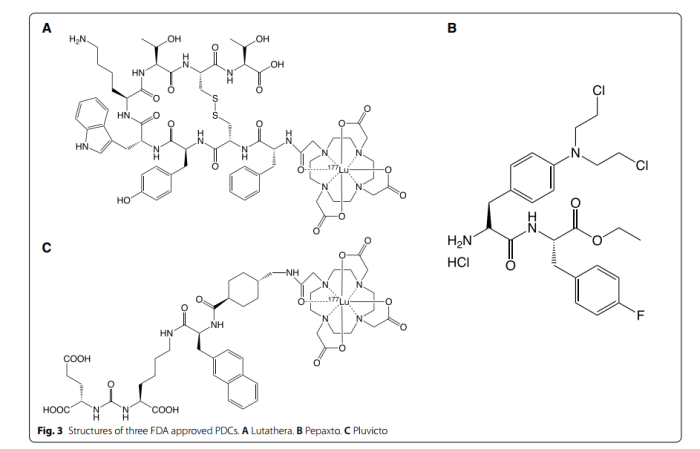
PDC与ADC具有相似的概念,但具有不同的结构和性能。 一般来说,PDC对实体瘤的高渗透性和低生产成本使其成为极具吸引力的竞争者。 一些放射性PDC已被批准用于诊断成像,如111In-DTPA-奥曲肽和68Ga-DOTATE。迄今为止,三种治疗性PDC,Lutathera、Pepaxto和Pluvico(FDA撤市场,EMA上市)已获得FDA批准。
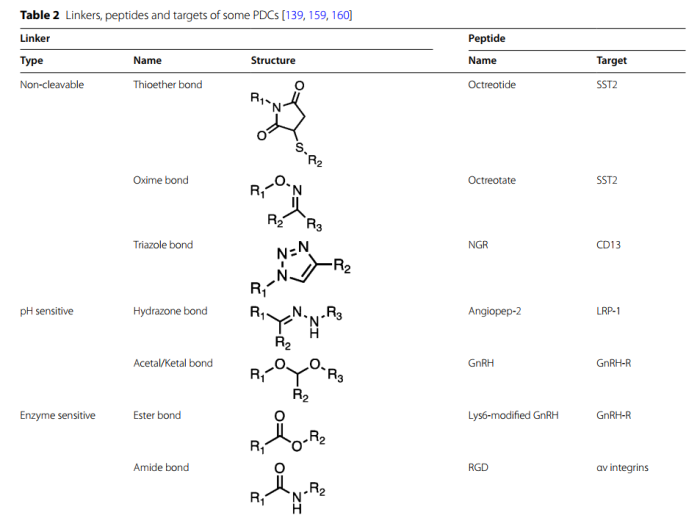
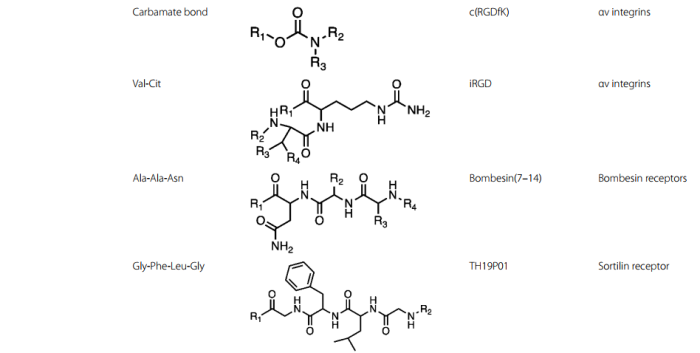
PDC所用的相关linker、肽和靶点如表2

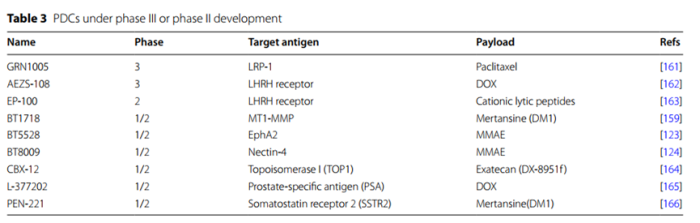
处于临床II,III期的PDC药物如表3
与抗体相比,用作靶向肿瘤细胞载体的肽通常少于40个氨基酸,这提供了一些无与伦比的益处。小分子量使肽的免疫原性低于抗体。此外,生产成本更低,药物负荷更容易控制,这有助于生产均匀的偶联。同时,肽很容易被修饰以提高其生理稳定性和药代动力学特性,并缩小PDC和ADC之间的差距。
PDC中使用的肽分为两类:细胞穿透肽(CPP)和肿瘤归巢肽(THP)。具有CPP的PDC通过非特异性机制进入细胞,而具有THP的PDCs通过特异性结合肿瘤细胞表面表达的靶或受体,选择性地介导细胞毒性payload进入肿瘤细胞。
与ADC相比,由于肽的良好渗透性和低分子量,PDC中使用的payload的IC50可以更高。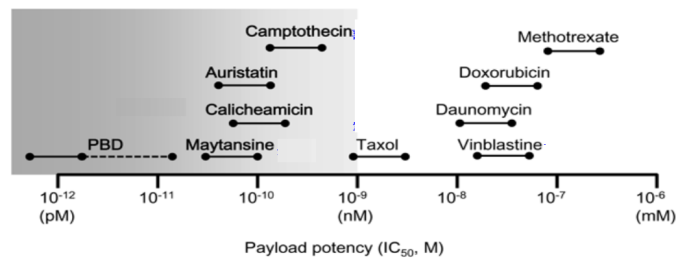
PDC中使用的细胞毒性药物可根据其一般作用机制进行分类,包括干扰DNA复制和转录的药物(如CPT和DOX)、抑制DNA生物合成的药物(例如GEM和MTX)以及作用于微管的抗有丝分裂药物(如PTX)。CPT是一种小分子化学药物,其衍生物已被证明具有强大的抗肿瘤和抗血管生成活性,但由于溶解度差和严重的毒性副作用,其临床应用受到限制。PTX是一种靶向微管蛋白的小分子细胞毒素,可以抑制细胞分裂。然而,它是高度疏水性的,具有P-糖蛋白介导的外排,导致耐药性。这些药物都可以和多肽偶联改善药物本身存在的缺陷。
此外,与ADC相比,PDC具有更高和更可控的药物装载能力。向载体装载更多payload可以有效提高靶组织中的药物浓度。
借鉴ADC成功经验,PDC可以走得更远
为了减少靶外毒性,ADC和PDC的理想靶点应在仅在肿瘤细胞表达或高表达,在正常组织中很少或低表达。由于两种共轭形式之间存在高度的靶点重叠,PDC不可避免地会遇到与ADC相似的对健康组织的“靶向、非肿瘤”毒性,这突出了探索新的肿瘤特异性抗原的重要性。
除了膜靶点,细胞基质靶向治疗逐渐引起研究者的关注。不同类型肿瘤中的细胞基质共享一些相同的标记物,因此靶向基质细胞的药物缀合物可能适用于多种肿瘤类型。已经基于靶向基质细胞抗原构建了几种ADC,如fibronectin(纤维连接蛋白)、tenascin-C和TEM8。这些细胞外靶点对PDC来说由于快渗透,可偶联高效低毒药物降低副作用方面更具优势。
已经鉴定了几种靶向肿瘤细胞外基质的肽。fibronectin是细胞外基质的重要糖蛋白成分,在许多恶性肿瘤中过表达。纤维连接蛋白-纤维蛋白复合物(fibronectin-fibrin)是诊断癌症的重要生物标志物。已经证明,线性五肽CREKA以良好的溶解度、生物相容性和靶向特异性与纤维连接蛋白-纤维蛋白复合物结合。组织蛋白酶是一个在细胞表面表达,然后释放到细胞外基质的内肽酶家族。它们在各种肿瘤中过表达,包括乳腺癌、肺癌、结肠癌、肝癌、胃癌、卵巢癌和前列腺癌。聚肽GFLG可被组织蛋白酶B特异性水解,以触发药物载体的药物释放,用于的肿瘤治疗。
总体而言,我们完全相信,新抗原鉴定的进展将极大地促进高效低毒药物缀合物的开发和临床转化。
对于ADC,较小的结合单元,如肽片段、单链可变片段、单结构域抗体片段或双抗体,已被用于克服大尺寸而导致的低渗透性。然而,可能会导致循环快速清除。目前已经开发了几种技术来延长半衰期。如环肽(单环、双环、三环、四环肽)、非天然氨基酸修饰、拟肽等,这些策略都可以极大提高多肽的稳定性、渗透性。
目前的肿瘤靶向肽来源:植物、动物、微生物,以及来自噬菌体展示技术和其他筛选技术的化学合成或肽库。
使用DOX作为payload的第一代ADC低临床活性。由于循环中的生物分布、摄取和结合损失,估计只有1-2%的payload达到细胞内目标。因此,即使在较低的累积浓度下,payload的效力必须很高(理想情况下在亚毫摩尔范围内)以根除靶细胞。
最近,ADC设计中出现了高效的PBD二聚体,使得在单次静脉注射ADC后,可以在多个临床前体内模型中实现肿瘤完全消除。但考虑到真正的TAA几乎没有,ADC的临床结果可能不仅取决于靶抗原在正常细胞上的表达水平,还取决于其在关键器官上的相对功能重要性,尤其是在使用高效弹头时,如PBD二聚体。对PBD二聚体效力的担忧可能需要使用低效药物替代,特别是当关键正常细胞(如肺组织中的HER2)上有显著水平的抗原表达时。
不同于ADC必须使用高活payload,PDC可以使用一般化疗药,这极大方便了临床医生的用药习惯,降低了潜在的医生用药的安全担忧风险。
最近,其他类型的payload正在出现,如有毒蛋白、细胞因子、PROTACs和寡核苷酸,这也可以用于下一代治疗性PDCs。
药物缀合物设计的另一个关键方面涉及Linker,应研究Linker, 以免干扰肽与其受体的结合亲和力和药物的功效。不合适的接头可能阻碍药物在循环中从PDC释放,从而降低其整体治疗效力。PDC中使用的连接物包括酶裂解(酯、酰胺和氨基甲酸酯)、酸裂解(腙和碳酸盐)、可还原二硫键和不可裂解linker。
耐药与药物外排增强、异常生物代谢增强、DNA修复能力增强、信号通路补偿、靶点改变、细胞死亡抑制等相关。耐药性在很大程度上导致了癌症治疗中的化疗失败。ADC已经做出了许多努力来克服耐药。由于对ADC耐药的最常见机制之一是药物外排泵的表达增加,基于此两种策略
1)使用非外排泵底物的payload。
2)linker接头修饰以增加亲水性,这是基于MDR1更有效外排疏水性化合物。例如磺基SPDB和mal-PEG4-N-羟基琥珀酰亚胺的极性linker。
另外已开发双靶点或双表位ADC以克服耐药性。
上述克服ADC耐药值得PDC借鉴。已经进行了一些有益的尝试来提高PDC的功效。例如,LTP-1,一种THP-CPP-PTX偶联物,通过将PTX与由THP和CPP组成的多功能肽连接,显著增强了细胞毒性,并可能克服PTX抗性。
除了增强药物的外排,由于下游通路或连接信号通路的异常激活而引起的旁路补偿也在介导抗药性中起着重要作用。
结论和未来展望
随着对癌细胞生物学的日益了解,临床疗效已从传统化疗药物的单药治疗提高到药物组合、靶向治疗和联合治疗。尽管ADC实现了癌症治疗的巨大进步,但ADC的发展仍存在一些限制或挑战。PDC分子量小,易于合成为单一均匀实体,具有大规模生产的良好特征,并具有可优化其药代动力学特征。
PDC仍处于早期阶段,但潜力巨大。
参考文献:consideration in the future constructionof peptide-drug conjugates for cancer therapy.Experimental Hematology & Oncology (2022) 11:93
热点文章
-
2025版药典有哪些内容变动
2024-09-23
-
三种常见制粒技术对中药制剂内在质量的影响及生产过程控制要点
2024-09-27
-
科普 | 新药研发全流程梳理(图文版)
2024-12-03
-
中国药典2025版带来的冲击和影响
2024-10-04
-
洁净工作服清洗、灭菌及使用效期验证
2024-10-14
-
药品检查过程中关于偏差管理的分析与研究
2024-10-15
-
生物制品生产质量风险管理常见问题分析与建议(含16个案例分析)
2024-09-19
-
固体制剂高活性车间设计策略
口服固体制剂作为临床应用非常广泛的剂型之一,其传统生产模式存在产尘量大、生产暴露环节众多以及工序复杂等特点。因此,在生产 OEB4-5 级标准的口服固体制剂时,面临的挑战是多方面的。本文从车间建设的角度出发,探讨了针对高毒性或高活性等固体制剂生产所需采取的技术手段与措施。
作者:卞强、陈宁
-
降本增效的能源管理实施建议
-
直播预约 | 小核酸大未来:小核酸商业化生产与厂房设计建设
-
技驭未来,揭秘民营企业科技创新的基因密码
-
小柴胡颗粒连续逆流动态提取工艺研究
-
注射用甲苯磺酸奥马环素无菌检查抗菌活性的去除及验证













评论
加载更多